Alta Médico-Deportiva en Reconstrucciones del Ligamento Cruzado Anterior. ¿Quién, Cuándo y Cómo?
Dr. Vicente Paús, Dr. Ariel GraiebResumen
Las roturas del ligamento cruzado anterior (LCA) son las lesiones ligamentarias de resolución quirúrgica más frecuentes de la rodilla. El retorno deportivo tras una reconstrucción de LCA genera gran preocupación tanto a cirujanos como a jugadores. Otorgar el alta médico deportiva supone una elevada responsabilidad profesional, deberían utilizarse criterios objetivos que disminuyan la posibilidad de obtener resultados desfavorables. Sugerimos utilizar seis criterios para definir el retorno deportivo tras la reconstrucción del LCA: desaparición de signos y síntomas, cumplimiento efectivo de un protocolo de rehabilitación, evaluación isocinética, Hop Test, ligamentización del injerto, aptitud psicológica para el retorno deportivo. El seguimiento de los pacientes que no cumplen con los criterios, debe enfocarse en los déficits puntuales de cada uno. La superación de los seis criterios de alta acercan considerablemente al deportista a recuperar su nivel deportivo.
Abstract
Anterior cruciate ligament (ACL) ruptures are the most common surgically treated ligament injuries in the knee. Return to play (RTP) after an ACL reconstruction raises great concern for both surgeons and players. RTP indication is a high professional responsibility, objective criteria should be used that decrease the possibility of obtaining unfavourable results. We suggest using six criteria to define RTP after ACL reconstruction: disappearance of signs and symptoms, effective implementation of a rehabilitation protocol, isokinetic evaluation, Hop Test, graft ligamentization, psychological aptitude. Monitoring patients who do not meet the criteria should focus on each other's one-off deficits. Athletes who accomplish this six criteria are considerably closer to regaining their sporting level.
INTRODUCCIÓN
Las roturas del ligamento cruzado anterior (LCA) son las lesiones ligamentarias de resolución quirúrgica más frecuentes de la rodilla.8 El éxito del resultado depende de una correcta identificación de lesiones asociadas (ángulo postero-externo (APE), ángulo postero-interno (API), lesiones condrales o meniscales), una precisa intervención quirúrgica y de un programa de rehabilitación extenso e intensivo11. El retorno deportivo tras una reconstrucción de LCA genera gran preocupación tanto a cirujanos como a jugadores. El aumento exponencial de publicaciones en los últimos años es testimonio del mayor interés científico en este tema (Gráfico 1).
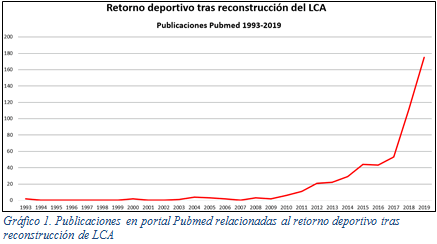
Gráfico 1. Publicaciones en portal Pubmed relacionadas al retorno deportivo tras reconstrucción de LCA
Volver al fútbol tras una reconstrucción de LCA supone un mayor riesgo de re-rotura. Mientras que en atletas mayores y de menor demanda funcional se han reportado tasas del 6% de re rotura o rotura contralateral, estas son superiores al 20% en atletas jóvenes que retoman tareas competitivas.
El no retorno al mismo nivel que el previo a la lesión, debería considerarse un resultado no satisfactorio en estos pacientes, que deciden su intervención quirúrgica con ese único objetivo. Trabajos anteriores mencionan tasas de retorno deportivo a nivel competitivo que van desde el 33% hasta el 92%, con diferencias que podrían deberse a discrepancias al definir operacionalmente el retorno al deporte competitivo.
El alta deportiva tras la reconstrucción del LCA puede estar influenciada por motivos tales como el aumento de confianza por parte del atleta, en relación a la ausencia de dolor y mejoría de la función12. Debe considerarse también las presiones por parte de entrenadores, dirigentes y familiares para acelerar los protocolos de rehabilitación. Adicionalmente, existe una discrepancia entre la percepción subjetiva por parte del paciente y los resultados de evaluaciones objetivas de fuerza y función. Los parámetros subjetivos utilizados para decidir el alta deportiva pueden verse influenciados por el nivel de confianza del atleta y su deseo de volver al deporte, pero déficits de fuerza y propiocepción al momento del alta pueden incrementar el riesgo de re-rotura.
Otorgar el alta médico deportiva implica una responsabilidad profesional al médico cirujano o responsable del equipo. A tal fin, deberían utilizarse criterios objetivos que disminuyan la posibilidad de obtener resultados desfavorables.
En esta publicación se desarrollan los criterios de alta tras reconstrucción de LCA con los que hemos estado trabajando en los últimos 15 años.
ALTA MÉDICA: ¿QUIÉN, CUÁNDO Y CÓMO?
¿Quién otorga el alta?
En el contexto del futbolista de alto rendimiento, sea amateur o profesional, puede ocurrir que el cirujano que lleva a cabo la plástica no sea también el médico responsable del equipo. El consenso entre ambos profesionales en estos casos es muy importante, ya que cada uno de ellos tiene una visión acotada de la situación. El médico de equipo generalmente desconoce los detalles del gesto realizado, mientras que el cirujano pierde la visión del deportista en el campo de juego.
¿Cuándo se otorga el alta?
Esta es la primera pregunta que suele realizar el deportista al momento de ser diagnosticado de una rotura del LCA. A su obstinación de volver rápidamente al deporte, se sumará la de su entorno inmediato: familiares y amigos, compañeros de equipo, entrenadores y dirigentes.
Principalmente en el fútbol profesional, las presiones del medio se harán sentir sobre el profesional que decida el alta. Las pérdidas económicas del jugador y su entorno por estar fuera de competencia, muchas veces con calendarios sobrecargados y altamente competitivos, pueden alterar la objetividad en la toma de decisiones. Al respecto, el médico responsable nunca debe perder de vista que es más importante conseguir un injerto que perdure en la carrera deportiva del futbolista, que acortar el tiempo de retorno deportivo. Las evaluaciones objetivas en este contexto son muy importantes para fundamentar las decisiones.
En las últimas décadas han mejorado los exámenes complementarios, las técnicas quirúrgicas, los injertos, los cirujanos, los protocolos de rehabilitación y los métodos de evaluación. Pero no se han logrado modificar los tiempos biológicos.
¿Cómo otorgar el alta?
Si bien hasta el día de la fecha no existen scores validados que permitan categorizar a los deportistas según el riesgo de sufrir complicaciones, sí se cuenta con diversas herramientas de valoración para objetivar la toma de decisiones. Exponemos a continuación los seis criterios que utilizamos para definir el retorno deportivo tras la reconstrucción del LCA.
- Desaparición de signos y síntomas
- Cumplimiento efectivo de un protocolo de rehabilitación9.
- Evaluación isocinética
- Hop Test
- Ligamentización del injerto
- Aptitud psicológica para el retorno deportivo
Si bien existen actualmente diversas escalas de valoración funcional (Tegner, Arpege, IKDC, etc), consideramos que son de utilidad en la documentación de casos pero no como criterios de alta.
1. Desaparición de signos y síntomas
- Ausencia de derrame articular
- Rodilla fría, seca e indolora
- Extensión completa
- Flexión mayor a 130 grados o distancia talón-glúteo menor a 10cm.
- Perímetro de muslo (medido a 10 y 20cm. del polo superior de la rótula): hasta 2cm menor al esperado. (Miembro dominante 2cm
- mayor al no dominante) Movilidad de rótula conservada en los tres planos del espacio
- Ausencia de signos y síntomas meniscales
- Ausencia de dolor en zona dadora
- Test de Lachman: tope firme o blando, sin traslación anterior. Sistemas mecánicos de medición tipo KT1000 son muy útiles para documentar resultados.
- Pivot shift: negativo o esbozo (hasta grado I), en neutro y ambas rotaciones (Tabla 1). Jerk test negativo.
Se han documentado en los últimos años nuevos métodos de cuantificar el pivot shift, entre ellos: sensores electromagnéticos, sensores inerciales, giroscopio, navegación asistida por computadora y captura óptica del movimiento con cámara digital. Si bien han demostrado alta sensibilidad y reproducibilidad, son métodos que se encuentran en fase de investigación y no disponibles para el uso clínico5,7,14,15,16.
Tabla 1. Gradación del pivot shift

2. Superar las etapas del protocolo de rehabilitación
Si bien no hay un único protocolo validado de rehabilitación, sugerimos utilizar el que mejor se adapte al entorno, necesidad y estructura tanto técnica como edilicia. Es importante poner etapas con objetivos preestablecidos, de manera que el cumplimiento del protocolo hasta el alta dependa de los avances logrados y no del tiempo transcurrido3.
Desde que se autoriza el trote, el trabajo en campo debe ir ganando cada vez mayor lugar en la rehabilitación: carrera lineal y trabajos de resistencia, velocidad, reacción, y cambio de dirección en la carrera. Recientemente diversos protocolos han incorporado trabajos de campo reducidos sobre superficie de arena. Es importante comprender que el trabajo analítico dentro de un gimnasio representa tan solo un eslabón en la cadena, y que “ningún deporte se practica arriba de una máquina.”
La mayoría de los protocolos abarcan las siguientes etapas:
- Movilidad, propiocepción estática y marcha
- Hipertrofia, propiocepción dinámica. Trote (comienza trabajos de campo)
- Coordinación
- Velocidad. Pliometría. Cambio de paso
- Gesto deportivo
De esta manera, el protocolo finaliza cuando el paciente puede volver sin dificultades a realizar el gesto deportivo.
3. Valoraciones analíticas de fuerza
Los trabajos en máquina de isocinesia comienzan hacia la semana 12 de rehabilitación, utilizando dispositivo anti-shift para proteger el injerto inmaduro (Figura 1). En la etapa final del protocolo se realizan las evaluaciones. Se evalúa a 60º/seg y 300º/seg en concéntrico y a 60º/seg en excéntrico, tanto flexores como extensores de rodilla. Con estas pruebas se pueden calcular varios índices funcionales, utilizamos simetría de flexores, relación flexores/extensores y ratio funcional (Tabla 2)6. Consideramos suficiente una evaluación isocinética que supera los valores esperados en dos de los tres índices como mínimo.
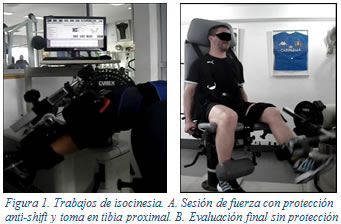
adad
Tabla 2. Índices calculados para la prueba de isocinesia

4. Hop Test
El hop test comparativo incluye cuatro pruebas:
- Salto simple monopodal buscando la mayor distancia posible
- Salto triple monopodal buscando la mayor distancia posible
- Salto triple monopodal cruzando obstáculo, buscando la mayor distancia posible
- Salto monopodal en seis metros, buscando el menor tiempo posible
El análisis cualitativo del salto implica el registro fotográfico para analizar la ejecución (Figura 2).

El análisis cuantitativo calcula la simetría entre miembros inferiores. Una simetría menor al 85% se considerada insuficiente. Todos los test se realizan dos veces, registrando el mejor resultado. La simetría se calcula, para los saltos de distancia (simple, triple, cruzando), como la distancia alcanzada por el miembro afectado dividido por la alcanzada con el miembro sano, multiplicado por 100. Para la prueba por tiempo se divide el tiempo utilizado por el miembro sano para recorrer los seis metros, dividido por el utilizado con el miembro afectado, por 100 (Figura 3). Para considerar este test superado, las 4 pruebas de salto deben lograr una simetría superior al 85%.
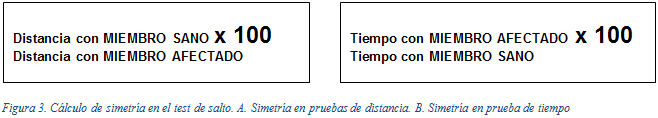
5. Ligamentización del injerto
Se conoce como ligamentización al conjunto de modificaciones biológicas que sufre el tendón injertado hasta lograr la apariencia histológica de un ligamento normal. Es tiempo-dependiente, y tiene en este proceso un rol muy importante la membrana sinovial, que forma un estuche recubriendo el injerto y lo provee de irrigación sanguínea.
La ligamentización consta de cuatro períodos bien documentados a lo largo del tiempo por diversos autores:
- Necrosis
- Revascularización
- Repoblación celular
- Remodelación
A su vez, estos períodos tienen una correlación con cambios en imágenes de RMN ponderadas en T1 del injerto, que fueron divididos en tres estadíos (Figura 4):
- Estadío 1: Hasta los tres meses posop, se caracteriza por una señal hipointensa similar a la del tendón, con proliferación hiperintensa periligamentaria
- Estadío 2: La revascularización y repoblación celular presentan un aumento progresivo de la intensidad en T1
- Estadío 3: Hacia los ocho meses, la señal comienza a perder intensidad semejando la de un ligamento. Si bien el tiempo necesario es variable, el resultado final en un injerto ligamentizado es una imagen de hipointensidad similar a la del ligamento cruzado posterior.
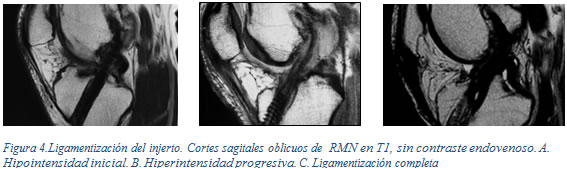
Se han desarrollado recientemente diversos protocolos de RMN para precisar la ligamentización del injerto, tales como gradient echo (GRE), turbo spin echo (TSE), spin lock T1 (rho). La literatura no define con claridad si existe un método más eficaz en determinar el grado de maduración del injerto, por lo cual mantenemos nuestro protocolo original.18
Debemos destacar la correlación clínica del período de necrosis del injerto (estadío 1 por RMN). Esta etapa se caracteriza por un cambio en la tensión del injerto, que pasa de ofrecer un tope duro en la prueba de Lachman a un tope blando, elástico. Trabajamos la extensión de rodilla en cadena abierta con toma alta y anti-shift hasta finalizado este período, en todos los casos. En ocasiones también decidimos enlentecer el protocolo de rehabilitación.
Realizamos RMN a los cuatro y ocho meses posop. Aunque evaluamos las imágenes subjetivamente, hemos tenido buena correlación inter-observador dentro del grupo de profesionales. La señal del injerto disminuye considerablemente en ese período de tiempo. Consideramos aceptable para otorgar el alta, una señal hipointensa en más del 70% de la superficie del injerto, en un corte sagital oblicuo que lo incluya en toda su extensión.
6. Valoración de la aptitud psicológica
Si bien es un factor subestimado por el cirujano ortopedista, el miedo a la re-rotura está presente en 19% de los pacientes con reconstrucción de LCA, y en 50% de los que no retornan a su actividad deportiva1,2,4,17.
La escala ACL-RSI (Retorno Deportivo tras la Lesión de LCA) es una herramienta validada que consta de 12 preguntas simples que puede realizar el cirujano ortopedista en el consultorio. Las respuestas se consignan mediante escala visual análoga del 0 al 100, en intervalos de 10. La suma del total de puntos se divide por 12, y se obtiene el resultado final (de 0 a 100 puntos)19.
Los pacientes con valores menores a 60 puntos en esta escala no suelen tener la determinación y autoconfianza para volver al deporte.
Utilización de los criterios de alta
El seguimiento de los pacientes que no cumplen con los criterios, debe enfocarse en los déficits puntuales de cada uno:
1. Desaparición de signos y síntomas:
- Los déficits de flexión suelen estar ligados a la personalidad del paciente, sexo y edad. El momento quirúrgico también es un factor predisponente, habiéndose demostrado que la cirugía precoz tiene mayores índices de artrofibrosis posoperatoria. Estos déficits se trabajan en los primeros meses de la rehabilitación y no suelen acompañar al futbolista al momento del alta. Raramente se requiere la movilización bajo anestesia.
- Si existe hipotrofia cuadricipital, habrá también una prueba isocinética insuficiente. Suele tratarse de futbolistas con dificultades posoperatorias iniciales para la activación del cuádriceps. Se apuntará al trabajo de la fuerza hasta compensar el déficit.
- La sintomatología en zona dadora debe recibir especial atención si se trata de deportes de salto con injerto HTH. Se requiere el diagnóstico preciso y la resolución sintomática antes del alta.
- No se dará el alta deportiva ante una prueba de Lachman o pivot shift positivas. Este hallazgo al momento del alta debe orientarnos a un proceso de necrosis del injerto, o bien a una rotura traumática del mismo. Se debe considerar la revisión o una plástica extraarticular tipo Lemaire de acuerdo al caso13.
2. Etapas del protocolo de rehabilitación
- El monitoreo del cumplimiento de estas etapas se realiza a lo largo del seguimiento posoperatorio.
- Sólo se solicitan las evaluaciones pre-alta a aquellos pacientes que completaron el protocolo de rehabilitación, incluyendo los trabajos de campo.
3. Valoraciones analíticas de fuerza
- Se deberán trabajar los grupos musculares deficitarios, ya sea en concéntrico o excéntrico y a la velocidad que se requiera. El trabajo de la fuerza en dinamómetro permite monitorear la evolución, generando mayor adhesión y confianza del paciente.
4. Hop Test
- Ante una evaluación insuficiente, se trabajará con ejercicios pliométricos y de potencia, propiocepción dinámica.
- Cuando el profesional a cargo lo considere oportuno, se repetirá el Hop Test
5. Ligamentización del injerto
- En la RMN realizada a los ocho meses posoperatorio, un injerto hiperintenso en más del 30% de su superficie debería considerarse con retraso en la ligamentización.
- Si se tratara de una falla de integración del injerto, debería acompañarse de alteración de la estabilidad articular, y ser tratada en consecuencia.
- Ante una rodilla estable, sugerimos dar tiempo y repetir imágenes en 30 días.
6. Aptitud psicológica
- Consideramos que un paciente con resultado en la escala ACL-RSI menor a 60 puntos tiene bajas perspectivas de retorno deportivo
- Si existiera otra prueba insuficiente de las antes citadas, comenzaríamos trabajando esos déficits para generar autoconfianza
Si el único apartado insuficiente fuera la valoración psicológica, sería oportuna la derivación a un profesional de salud mental orientado al deporte.
Conclusiones
Es importante distinguir dos escenarios en el seguimiento de futbolistas con reconstrucción de LCA. El primero, deportistas con niveles altos de confianza y determinación, a menudo acompañados por un entorno con expectativas de reinserción deportiva. En esta situación sugerimos ponderar los tiempos de ligamentización del injerto, utilizando la RMN como herramienta para objetivar este proceso: un retorno deportivo precoz puede elevar el riesgo de re-rotura. El segundo escenario, deportistas que no cumplen en tiempo y forma con los objetivos de la rehabilitación, llegando al momento de evaluar con déficits demostrables. En estos casos sugerimos mantener y reforzar el vínculo médico-paciente, transmitir tranquilidad y acompañar al deportista el tiempo necesario para mejorar estos parámetros.
No recuperar el nivel deportivo, incluso no volver al fútbol son resultados finales que el deportista debe conocer antes de someterse a una reconstrucción de LCA.
En nuestra experiencia, la superación de los seis criterios de alta acerca considerablemente al deportista a recuperar su nivel deportivo y comunicamos detenidamente esta situación en entrevistas preoperatorias. También hacemos hincapié en estas entrevistas, en la importancia de mantener un trabajo selectivo con su rodilla operada a lo largo de toda su carrera deportiva.
Si bien no existen en la actualidad scores validados para otorgar un alta segura tras reconstrucciones de LCA, consideramos de una importancia fundamental que cada cirujano o médico de equipo maneje criterios objetivos para tomar esta decisión. Quizás futuras investigaciones expongan el mejor protocolo de pruebas para otorgar el alta, validando un score objetivo y reproducible. Hacia ese horizonte debemos dirigir nuestras investigaciones en este tema.
Referencias
1. Ardern, C., Taylor, N., & Feller, J. (2013). Psychological responses matter in returning to preinjury level of sport after anterior cruciate ligament reconstruction surgery. Am J Sports Med 41(7), 1549-1558.
2. Ardern, C., Taylor, N., Feller, J., & cols. (2012). Return-to-Sport Outcomes at 2 to 7 Years After Anterior Cruciate Ligament Reconstruction Surgery. Am J Sports Med 40(1), 41-48.
3. Barber-Westin, S., & Noyes, F. (2011). Factors used to determine return to unrestricted sports activities after anterior cruciate ligament reconstruction. Arthroscopy 27(12), 1697-1705.
4. Flanigan, D., Everhart, J., Pedroza, A., & cols. (2013). Fear of reinjury (kinesiophobia) and persistent knee symptoms are common factors for lack of return to sport after anterior cruciate ligament reconstruction. Arthroscopy 29(8), 1322-1329.
5. Hoshino, Y., Musahl, V., Irrgang, J., & cols. (2015). Quantitative Evaluation of the Pivot Shift - Relationship to Clinical Pivot Shift Grade. Orthop J Sports Med. 3(7 suppl2), 2325967115S00108.
6. Impellizzeri, F., Bizzini, M., Rampinini, E., & cols. (2008). Reliability of isokinetic strength imbalance ratios measured using the Cybex NORM dynamometer. Clin Physiol Funct Imaging. 28(2), 113-119.
7. Nakamura, K., Koga, H., Sekiya, I., & cols. (2017). Evaluation of pivot shift phenomenon while awake and under anaesthesia by different manoeuvres using triaxial accelerometer. Knee Surg Sports Traumatol Arthrosc 25(8), 2377-2383.
8. Paus, V., & cols. (2004). Incidence of traumatic injuries among professional soccer players. Journal de Traumatologie du Sport 21(1), 5-14.
9. Paús, V., & Esper, A. (1998). La periodización y la planificación de la rehabilitación del ligamento cruzado anterior. Revista AATD 5(3), 5-17.
10. Paús, V., & Graieb, A. (2013). Criterios de alta en lesiones del ligamento cruzado anterior. XIV Congreso Nacional AATD.
11. Paús, V., & Graieb, A. (2013). Diagnóstico y consideraciones terapéuticas en lesiones agudas aisladas del ángulo posteroexterno de la rodilla. Revista AATD 20(2), 21-25.
12. Paús, V., & Kouvalchouk, J. (1991). Estudio del refuerzo de la plástica intra extraarticular tipo Mac Intosh-Marshall con una trenza de polipropileno en el tratamiento de las laxitudes crónicas de rodilla. Revista AAOT 56, 338-358.
13. Paús, V., Graieb, A., & Torrengo, F. (2017). Lemaire extraarticular plasty in anterolateral knee instability. Orthopaedic Journal of Sports Medicine 5(1) suppl.
14. Petrigliano, F., Borgstrom, P., Kaiser, W., & cols. (2015). Measurements of tibial rotation during a simulated pivot shift manoeuvre using a gyroscopic sensor. Knee Surg Sports Traumatol Arthrosc 23(8), 2237-2243.
15. Sundemo, D., Alentorn-Geli, E., Hoshino, Y., & cols. (2016). Objective measures on knee instability: dynamic tests: a review of devices for assessment of dynamic knee laxity through utilization of the pivot shift test. Curr Rev Musculoskelet Med 9(2), 148-159.
16. Tanaka, T., Hoshino, Y., Miyaji, N., & cols. (2018). The diagnostic reliability of the quantitative pivot-shift evaluation using an electromagnetic measurement system for anterior cruciate ligament deficiency was superior to those of the accelerometer and iPad image analysis. Knee Surg Sports Traumatol Arthrosc 26, 2835–2840.
17. Tjong, V., Murnaghan, M., & Nyhof-Young, J. (2014). A qualitative investigation of the decision to return to sport after anterior cruciate ligament reconstruction: to play or not to play. Am J Sports Med 42(2), 336-342.
18. Van Dyck, P., Zazulia, K., Smekens, C., & cols. (2019). Assessment of Anterior Cruciate Ligament Graft Maturity With Conventional Magnetic Resonance Imaging: A Systematic Literature Review. Orthopaedic Journal of Sports Medicine 7(6), 2325967119849012.
19. Webster, K., Feller, J., & Lambros, C. (2008). Development and preliminary validation of a scale to measure the psychological impact of returning to sport following anterior cruciate ligament reconstruction surgery. Physical Therapy in Sport 9, 9–15.
Cita en Rev. Asoc. Argent. Traumatol. Deporte
Dr. Vicente Paús Dr. Ariel Graieb (2020). Alta Médico-Deportiva en Reconstrucciones del Ligamento Cruzado Anterior. ¿Quién, Cuándo y Cómo?. . (1).https://meducation.io/articulo/alta-medico-deportiva-en-reconstrucciones-del-ligamento-cruzado-anterior-quien-cuando-y-como-2824-sa-O5fdbead6e4e60
